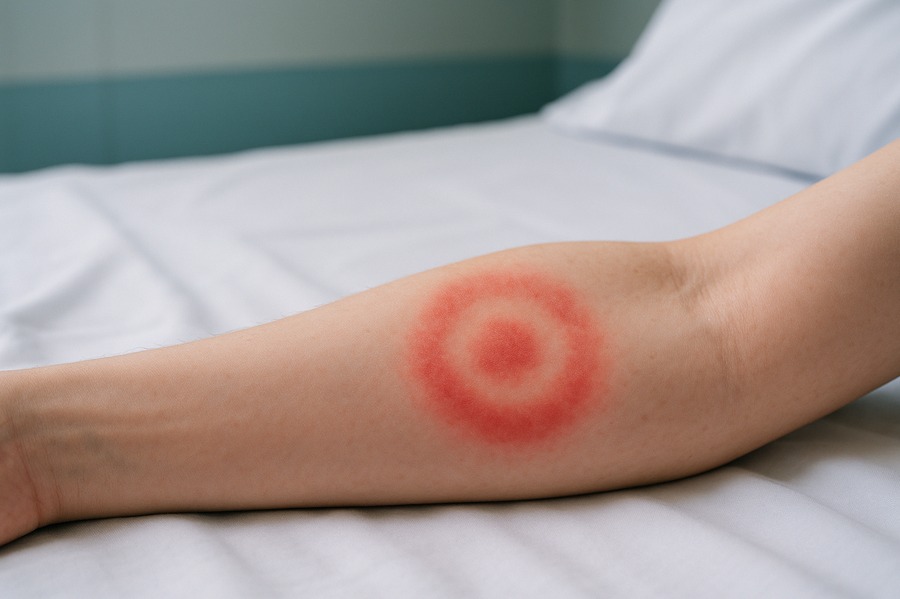
La maladie de Lyme est une infection transmise par les tiques, causée par la bactérie Borrelia burgdorferi et d’autres espèces apparentées. Cette pathologie se manifeste généralement par de la fièvre, une éruption cutanée caractéristique, ainsi que des symptômes arthritiques ou neurologiques. Bien que le traitement antibiotique standard guérisse la majorité des cas, environ 10 à 20 % des patients continuent de présenter des symptômes persistants, une condition appelée « syndrome post-traitement de la maladie de Lyme » (PTLDS).
L’oxygénothérapie hyperbare (OHB) est une modalité thérapeutique qui administre de l’oxygène pur à 100 % sous des pressions élevées, généralement comprises entre 2 et 3 atmosphères absolues (ATA). Cette technique, approuvée par la FDA américaine pour certaines indications comme la maladie de décompression ou les plaies réfractaires, suscite un intérêt croissant dans le traitement des symptômes chroniques de la maladie de Lyme. Les effets connus de l’OHB sur l’augmentation de l’oxygénation tissulaire et la réduction de l’inflammation ont conduit certains praticiens et patients à explorer cette thérapie comme traitement adjuvant.
Mécanisme d’action de l’oxygénothérapie hyperbare
Augmentation de la pression partielle en oxygène
L’OHB augmente de manière spectaculaire la pression partielle d’oxygène (pO₂) dans les tissus corporels. Sous 2 à 3 atmosphères d’oxygène pur, la tension artérielle en oxygène peut dépasser 1400 mmHg, soit une valeur largement supérieure à la normale d’environ 100 mmHg. Cette élévation considérable de la disponibilité en oxygène dans les tissus constitue le fondement théorique du traitement.
Effet bactéricide direct sur Borrelia burgdorferi
Borrelia burgdorferi est une bactérie spirochète microaérophile, c’est-à-dire qu’elle est sensible à l’oxygène. Des expériences classiques menées par Austin en 1970 ont démontré que cette bactérie ne peut survivre aux niveaux normaux d’oxygène atmosphérique : elle ne peut croître qu’à des tensions d’oxygène très faibles (moins de 4 % d’O₂) et meurt lorsque la pO₂ tissulaire dépasse environ 30 mmHg. Ce mécanisme suggère que l’OHB pourrait directement tuer ou inhiber B. burgdorferi en élevant la pO₂ tissulaire bien au-delà de son seuil létal.
Effets anti-inflammatoires et immunomodulateurs
Au-delà de son action antimicrobienne potentielle, l’OHB possède des propriétés anti-inflammatoires et immunomodulatrices bien documentées. Le traitement peut réduire les cytokines induites par l’hypoxie et diminuer l’activation des neutrophiles, ce qui pourrait atténuer l’inflammation associée à la maladie de Lyme. De plus, l’oxygène à haute pression améliore la capacité de transport de l’oxygène par le sang et le plasma, optimisant ainsi la délivrance d’oxygène aux tissus enflammés ou infectés.
Pénétration antibiotique et disruption des biofilms
L’OHB pourrait également améliorer la pénétration des antibiotiques dans les tissus infectés. Les cellules fibroblastiques protègent normalement Borrelia contre les antibiotiques, mais la diffusion accrue d’oxygène dans les tissus pendant l’oxygénation hyperbare pourrait surmonter cette barrière. L’oxygène à haute pression peut également perturber les biofilms bactériens, rendant potentiellement les bactéries plus vulnérables au traitement.
Réaction de Jarisch-Herxheimer
Il convient de noter que la destruction rapide de Borrelia peut déclencher une réaction de Jarisch-Herxheimer, une réaction inflammatoire aiguë causée par la libération massive de toxines bactériennes lors de la mort des spirochètes. Certains chercheurs ont anticipé que cette réaction pourrait survenir universellement si l’OHB éradique effectivement les spirochètes.
Bénéfices cliniques documentés
État actuel de la reconnaissance médicale
Il est essentiel de souligner qu’en 2025, l’OHB n’est pas un traitement reconnu ou approuvé pour la maladie de Lyme par les autorités réglementaires ou les sociétés savantes de maladies infectieuses. Aucun essai clinique randomisé contrôlé à grande échelle n’a confirmé que l’OHB guérit l’infection à Borrelia. Les directives médicales conventionnelles (notamment celles de l’IDSA) ne mentionnent pas l’OHB pour le traitement de la maladie de Lyme, et les revues systématiques notent une absence complète de preuves issues d’essais cliniques pour cette indication.
Les autorités sanitaires, incluant la Mayo Clinic et la FDA, répertorient explicitement la maladie de Lyme parmi les utilisations « non prouvées » de l’OHB. Une revue d’experts récente a conclu que « les preuves sont rares » et principalement anecdotiques. Dans l’ensemble, les bénéfices cliniquement confirmés de l’OHB pour la maladie de Lyme demeurent minimaux au sens rigoureux du terme.
Soulagement symptomatique dans certains cas
Malgré l’absence de validation par des essais contrôlés, de petites études et des rapports de cas ont documenté des améliorations individuelles des symptômes chroniques de la maladie de Lyme après traitement par OHB. Un cas taiwanais publié en 2014 décrit un homme de 31 ans présentant des symptômes neurologiques persistants de la maladie de Lyme qui a suivi 30 séances d’OHB (2,5 ATA, 90 minutes chacune) et a connu une amélioration spectaculaire : la fatigue, le brouillard cognitif, les tremblements et la douleur ont tous disparu.
Une série rétrospective non contrôlée menée par l’équipe de Texas A&M (données de Fife et al., 1998) a traité 91 patients atteints de maladie de Lyme chronique avec un protocole intensif d’OHB (2,4 ATA, 60 à 90 minutes deux fois par jour). Environ 84,8 % des patients ont rapporté une amélioration substantielle de leurs symptômes après l’OHB, et environ 70 % ont maintenu ce bénéfice lors du suivi. La plupart des sujets ont continué leurs antibiotiques pendant le traitement par OHB. Ces patients ont signalé des gains en clarté mentale, énergie, réduction de la douleur et amélioration de l’humeur.
Limitations méthodologiques importantes
Il convient de noter que ces séries manquent de groupes contrôles et sont sujettes aux effets placebo ou aux biais de sélection. Les enquêtes auprès de patients fournissent des résultats incohérents : le registre MyLymeData (enquête en ligne auprès de patients) a révélé que seulement environ 22 % des patients atteints de la maladie de Lyme considéraient l’OHB comme « modérément » ou « grandement » utile, tandis que d’autres ont signalé des effets secondaires modérés.
Bénéfices allégués
Les bénéfices qui ont été revendiqués (s’ils sont avérés) incluent un soulagement modeste des symptômes tels que la fatigue réduite, les douleurs articulaires et les troubles cognitifs lorsque les antibiotiques seuls n’ont pas complètement résolu les symptômes. Ces effets sont analogues aux effets connus de l’OHB dans l’amélioration de l’oxygénation et la modulation potentielle de l’inflammation chronique. Il reste cependant incertain si les améliorations symptomatiques rapportées reflètent une élimination bactérienne réelle, une amélioration de la guérison tissulaire, une modulation immunitaire ou un effet placebo.
Preuves scientifiques disponibles
Données de laboratoire
Les expériences in vitro indiquent que B. burgdorferi est intolérant à l’oxygène. Comme mentionné, Austin (1970) a montré que le spirochète ne pousse qu’à moins de 4 % d’O₂ ; l’exposition à la normoxie ou aux niveaux d’O₂ de l’OHB est létale pour la bactérie. Une observation centenaire notait que les spirochètes meurent lorsqu’ils sont transférés dans l’air à pression normale. Cependant, aucune étude moderne publiée ne teste systématiquement l’OHB sur Borrelia in vitro ou dans des modèles animaux sous conditions contrôlées.
Rapports de cas
Outre le cas taiwanais mentionné précédemment, quelques autres rapports anecdotiques existent. Par exemple, un rapport brésilien de 2021 (publié dans Frontiers in Medicine) décrivait un petit essai ouvert où l’OHB associée aux antibiotiques semblait améliorer la douleur et la qualité de vie chez quelques patients atteints de la maladie de Lyme (comparativement aux antibiotiques seuls). Ces résultats sont préliminaires et n’ont pas été reproduits.
Séries observationnelles
La série de Texas A&M a traité 91 patients avec un régime intensif d’OHB. Ces données non publiées ont été ultérieurement citées dans des articles de revues. Au-delà des enquêtes auprès de patients, une étude de laboratoire en dermatologie/mycologie (in vitro) a constaté que les cultures de Borrelia croissaient mal dans des conditions d’oxygène élevé, suggérant un effet antimicrobien direct.
Opinions d’experts
Un chapitre de manuel de 2017 rédigé par Fife et Eckert (experts en médecine hyperbare) notait que l’utilisation de l’OHB pour la maladie de Lyme chronique a été « rapportée, quoique rarement ». Ils ont remarqué que « certains cas spectaculaires d’amélioration ont été rapportés » mais ont appelé à la création d’un registre d’OHB pour recueillir davantage de données. La Global Lyme Alliance et d’autres groupes de défense des patients notent également que bien que l’OHB soit utilisée hors indication par certains médecins « spécialisés dans la maladie de Lyme », les preuves cliniques sont minimales.
Limitations et controverses
Absence d’essais de haute qualité
Aucun essai randomisé contrôlé de grande envergure ni méta-analyse systématique n’a établi l’efficacité de l’OHB pour la maladie de Lyme. Une revue de 2005 a explicitement déclaré que « les essais cliniques n’ont pas encore été menés » pour l’OHB dans la maladie de Lyme. Sans essais randomisés contrôlés, il est impossible de distinguer un véritable effet d’un effet placebo ou d’une récupération naturelle. Les compagnies d’assurance considèrent uniformément l’OHB comme expérimentale pour la maladie de Lyme, et les grands centres médicaux (Mayo Clinic, CDC) ne l’approuvent pas.
Définition de la « maladie de Lyme chronique »
Une partie de la controverse réside dans le débat sur la « maladie de Lyme chronique » elle-même. Les organismes conventionnels de maladies infectieuses (IDSA, CDC) reconnaissent uniquement la maladie de Lyme aiguë et le PTLDS, mais n’approuvent pas le diagnostic d’infection persistante. De nombreux utilisateurs d’OHB relèvent de cette catégorie contestée. Cette tension signifie qu’une grande partie de la littérature sur l’OHB pour la maladie de Lyme provient de sources alternatives ou de médecins « spécialisés dans la maladie de Lyme », et non de revues conventionnelles. Les revues d’experts notent que les symptômes persistants peuvent refléter ou non une infection continue, compliquant l’interprétation des effets de l’OHB.
Sécurité et coût
L’OHB est généralement sûre dans des environnements supervisés, mais comporte des risques : barotraumatisme des oreilles ou des poumons, convulsions dues à la toxicité de l’oxygène, etc. Si les patients atteints de la maladie de Lyme nécessitent 20 à 40 séances (comme dans les cas rapportés), le coût et le temps du traitement deviennent significatifs. Comme l’OHB est utilisée hors indication pour la maladie de Lyme, elle est généralement payée de la poche du patient. De plus, certains spécialistes mettent en garde que certaines co-infections (comme Babesia) pourraient ne pas répondre ou même s’aggraver transitoirement sous oxygène élevé, bien que les données soient anecdotiques.
Données d’enquête mitigées
Les enquêtes auprès de patients atteints de la maladie de Lyme fournissent des retours incohérents. Le registre MyLymeData a trouvé que seulement environ 20 % des patients considéraient l’OHB comme « modérément » ou « grandement » utile, tandis que d’autres ont signalé des effets secondaires modérés. Sans contrôles, ces données rapportées par les patients sont difficiles à interpréter.
Recherches émergentes et directions futures
Intérêt dans la médecine intégrative
L’intérêt pour l’OHB dans la maladie de Lyme continue principalement dans les communautés de médecine intégrative. Certains efforts récents incluent de petits essais de faisabilité et des études de laboratoire : par exemple, une méta-analyse de 2022 (Malik et al., Lyme Disease & Related Disorders) n’a identifié qu’une poignée de petites études et a qualifié l’OHB d’« adjuvant prometteur » nécessitant davantage de recherche. Un autre groupe a testé l’OHB dans des modèles animaux d’inflammation neurologique (bien que non spécifique à la maladie de Lyme), rapportant des améliorations dans les mesures cognitives.
Nécessité d’études rigoureuses
Les discussions en cours au sein de l’UHMS (Undersea and Hyperbaric Medical Society) et des forums de recherche sur l’OHB soulignent le besoin d’un registre de patients et d’essais en aveugle. D’autres bénéfices potentiels à l’étude incluent l’effet de l’OHB sur les co-infections ou la dysrégulation immunitaire observée dans les syndromes post-Lyme. Par exemple, certaines études sur la fibromyalgie et la fatigue chronique (qui peuvent chevaucher symptomatiquement la maladie de Lyme) ont montré que l’OHB peut induire des changements neuroplastiques et un soulagement des symptômes ; si des mécanismes similaires pourraient aider les patients atteints de la maladie de Lyme reste spéculatif.
Approches combinées
Il existe également un intérêt pour « l’OHB légère » (basse pression) ou les thérapies combinées (OHB plus antiviraux/antibiotiques) pour les cas résistants, mais toutes ces approches demeurent expérimentales.
Conclusion médicale
En résumé, les bénéfices prouvés de l’oxygénothérapie hyperbare pour la maladie de Lyme font actuellement défaut au sens rigoureux du terme. De petits rapports de cas et séries suggèrent que l’OHB peut parfois atténuer les symptômes chroniques de la maladie de Lyme, mais ces observations doivent être mises en balance avec l’absence d’essais contrôlés. Sur le plan mécanistique, l’OHB pourrait avoir un sens rationnel : elle élève l’oxygène tissulaire à des niveaux spirochéticides et réduit l’inflammation, mais les preuves cliniques demeurent préliminaires.
Les patients envisageant l’OHB doivent le faire en comprenant les incertitudes et en consultation avec des cliniciens informés. Les recherches futures (essais prospectifs, registres de patients) sont nécessaires pour déterminer si l’un de ces bénéfices anecdotiques résiste à l’examen scientifique rigoureux. À l’heure actuelle, l’OHB ne peut être considérée que comme une thérapie adjuvante expérimentale, dont l’utilisation devrait être encadrée par une discussion approfondie des risques, des coûts et des attentes réalistes avec le patient.


 Publication précédente
Publication précédente